Bakteryjne zapalenie skóry to jedno z najczęściej diagnozowanych schorzeń dermatologicznych, które może dotknąć każdego z nas. Szereg czynników, w tym obecność patogenów takich jak gronkowce i paciorkowce, może prowadzić do poważnych infekcji, które nie tylko wpływają na wygląd skóry, ale także na ogólne samopoczucie organizmu. Zakażenie to może być zaraźliwe i wymaga odpowiedniej diagnostyki oraz leczenia, aby zminimalizować ryzyko powikłań. Warto przyjrzeć się różnym rodzajom bakteryjnych chorób skóry, aby lepiej zrozumieć, jak możemy je rozpoznać, leczyć oraz zapobiegać ich nawrotom.
Czym jest bakteryjne zapalenie skóry?
Bakteriowe zapalenie skóry to schorzenie dermatologiczne wywołane przez różne bakterie, którego objawy mogą być bardzo uciążliwe. Najczęściej za tego rodzaju infekcje odpowiadają gronkowiec złocisty oraz paciorkowiec. Zakażenie zazwyczaj następuje po uszkodzeniu naskórka, co może mieć miejsce wskutek:
- skaleczeń,
- otarć,
- stanów zapalnych.
Osoby z obniżoną odpornością są w szczególności w grupie ryzyka.
Wśród symptomów bakteryjnego zapalenia skóry możemy zaobserwować zmiany skórne, obejmujące:
- zaczerwienienie,
- opuchliznę,
- ból.
Te objawy często prowadzą do ogólnego osłabienia organizmu. Na szczęście, skuteczne leczenie zazwyczaj polega na stosowaniu antybiotyków, co najczęściej prowadzi do pełnego wyleczenia. Warto też pamiętać o odpowiedniej pielęgnacji skóry w trakcie terapii, co przyspiesza regenerację uszkodzonych tkanek.
Szybkie rozpoznanie oraz właściwa diagnostyka są kluczowe, ponieważ pomagają unikać powikłań związanych z bakteryjnym zapaleniem skóry. Regularna higiena osobista, unikanie kontaktu z osobami zakażonymi oraz dbałość o układ odpornościowy stanowią istotne elementy prewencji. W moim doświadczeniu, zwrócenie uwagi na te aspekty może znacząco obniżyć ryzyko wystąpienia zakażeń.
Jakie są rodzaje bakteryjnych chorób skóry?
Najczęściej występujące bakteryjne schorzenia skóry obejmują:
- piodermie,
- różę,
- liszajec zakaźny,
- czyrak,
- zapalenie mieszków włosowych,
- różycę.
Każda z tych dolegliwości wywoływana jest przez odmienne bakterie, takie jak gronkowiec złocisty bądź paciorkowiec, które odgrywają kluczową rolę w kształtowaniu objawów i metod leczenia.
Piodermie to grupa schorzeń związanych z zapaleniem ran oraz innymi powierzchownymi infekcjami. Róża, będąca jednym z rodzajów zapalenia skóry, objawia się zaczerwienieniem, obrzękiem i intensywnym bólem. Często za jej wystąpienie odpowiadają paciorkowce. Z kolei liszajec zakaźny charakteryzuje się ranami z wydzieliną, co może prowadzić do groźniejszych infekcji, szczególnie u dzieci.
Czyrak to ropne zapalenie mieszka włosowego, skutkujące bolesnymi guzkami, które mogą wywoływać dyskomfort. Zapalenie mieszków włosowych dotyka najczęściej owłosionej skóry i może być spowodowane różnymi rodzajami bakterii. Różyca to zakażenie, które, jeśli nie jest odpowiednio leczone, może prowadzić do poważnych powikłań.
Znajomość tych bakteryjnych chorób skóry jest niezwykle ważna dla skutecznego rozpoznawania i leczenia. Warto zwracać uwagę na pojawiające się objawy, aby szybko podjąć właściwe kroki w diagnostyce i terapii.
Jakie bakterie wywołują bakteryjne zapalenie skóry?
Najczęściej występującymi bakteriami odpowiedzialnymi za bakteryjne zapalenie skóry są:
- gronkowiec złocisty (Staphylococcus aureus),
- paciorkowiec ropny (Streptococcus pyogenes).
Te mikroorganizmy mogą wywoływać różnorodne infekcje skórne, takie jak zapalenie mieszków włosowych czy róża.
Gronkowiec złocisty naturalnie bytuje na powierzchni skóry, ale w sprzyjających okolicznościach może prowadzić do poważnych zakażeń.
Paciorkowiec ropny wywołuje infekcje, które objawiają się:
- zaczerwienieniem,
- obrzękiem,
- dyskomfortem w zainfekowanym miejscu.
Kiedy skóra ulega uszkodzeniu, obie te bakterie mogą się intensyfikować, co zwiększa ryzyko powikłań, takich jak:
- głębsze zakażenia skóry,
- sepsa.
Interakcje tych bakterii z układem odpornościowym prowadzą do pojawienia się objawów zapalnych. Dlatego kluczowe jest szybkie rozpoznawanie oraz leczenie takich infekcji, by uniknąć poważniejszych problemów zdrowotnych.
warto być czujnym i na bieżąco obserwować wszelkie niepokojące objawy, aby mogły zostać podjęte odpowiednie działania w celu ich zwalczania.
Jakie są przyczyny i czynniki ryzyka bakteryjnego zapalenia skóry?
Bakteryjne zapalenie skóry może mieć różnorodne źródła. Istnieje wiele czynników ryzyka, które przyczyniają się do pojawienia się tych zakażeń. Najważniejsze są stany osłabiające system immunologiczny, które obniżają naturalną zdolność organizmu do obrony przed patogenami. Przykładem są osoby stosujące leki immunosupresyjne, takie jak sterydy czy te stosowane w chemioterapii, które są bardziej narażone na takie infekcje.
Kolejnym istotnym czynnikiem jest uszkodzenie bariery naskórkowej, które może być wynikiem:
- urazów,
- ran,
- przewlekłych problemów skórnych, takich jak egzema czy łuszczyca.
Te choroby osłabiają skórę, co ułatwia bakteriom dostanie się do wnętrza organizmu.
Ponadto, niewłaściwa higiena, nadmierna potliwość, otyłość oraz kontakt z zainfekowanymi przedmiotami również mogą zwiększać ryzyko. Warunki środowiskowe, takie jak wysoka wilgotność i temperatura, sprzyjają rozwijaniu się bakterii. Warto również zauważyć, że stosowanie antybiotyków może zaburzać równowagę mikroflory skóry, co czyni nas bardziej podatnymi na zakażenia.
Jednak właściwa pielęgnacja skóry, w tym regularne nawilżanie i unikanie podrażnień, odgrywa kluczową rolę w zapobieganiu bakteryjnym zapaleniom skóry.
Jak działa układ odpornościowy w obronie przed bakteryjnym zapaleniem skóry?
Układ odpornościowy odgrywa niezwykle ważną rolę w ochronie przed bakteryjnym zapaleniem skóry. Współpracuje ściśle z mikrobiotą, co jest kluczowe dla utrzymania równowagi mikrobiologicznej. Bakterie naturalnie zasiedlające naszą skórę tworzą swoistą barierę przed patogenami, co zapobiega ich namnażaniu się i znacznie ogranicza ryzyko zachorowania.
Kiedy nasza odporność funkcjonuje prawidłowo, reaguje szybko na wszelkie zagrożenia związane z inwazjami bakterii. Po wykryciu patogenów wywołujących zapalenie organizm uruchamia odpowiednie mechanizmy obronne, takie jak:
- produkcja przeciwciał,
- aktywacja komórek odpornościowych.
Te procesy prowadzą do stanu zapalnego, który daje ciału czas na zwalczenie zagrożenia.
Jednak w sytuacjach, gdy nasze funkcje obronne są osłabione, na przykład na skutek stosowania leków immunosupresyjnych, ryzyko zakażeń skóry może znacząco wzrosnąć. Bakterie, które zazwyczaj są nieszkodliwe, mogą przekształcić się w patogeny, powodując poważne infekcje. Dlatego tak istotne jest dbanie o zdrowie układu odpornościowego i wykorzystywanie jego naturalnych mechanizmów obronnych, by zapobiec bakteryjnemu zapaleniu skóry.
Ponadto warto zwrócić uwagę na różne czynniki, które mogą wpłynąć na naszą odporność, w tym:
- dieta,
- stres,
- jakość snu.
Wspieranie organizmu w walce z potencjalnymi zagrożeniami jest kluczowe dla naszego ogólnego zdrowia.
Jakie są typowe objawy bakteryjnego zapalenia skóry?
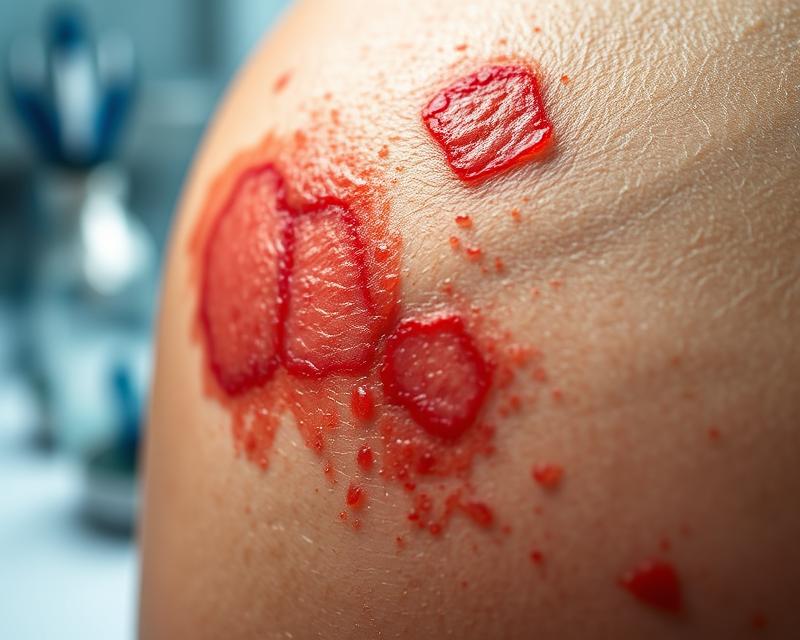
Typowe symptomy bakteryjnego zapalenia skóry to:
- zaczerwienienie,
- obrzęk,
- ból,
- ropy wysięki, takie jak krosty czy guzy,
- podrażnienie i swędzenie skóry,
- możliwe strupy.
Często te oznaki są mylone z innymi infekcjami, takimi jak przeziębienie czy grypa, które mogą prowadzić do gorączki i ogólnego osłabienia organizmu.
Do najczęściej występujących schorzeń związanych z bakteryjnym zapaleniem skóry należą:
- różyczka,
- liszajec zakaźny,
- zapalenie mieszków włosowych,
- czyrak.
Kiedy zauważysz te charakterystyczne objawy, warto umówić się na konsultację z dermatologiem. Specjalista postawi właściwą diagnozę oraz zdecyduje o kolejnych krokach w leczeniu. Ignorowanie zapalenia może prowadzić do poważnych komplikacji, takich jak posocznica. Moje doświadczenie pokazuje, że szybka reakcja na te oznaki zwiększa szanse na skuteczne leczenie oraz ogranicza ryzyko wystąpienia powikłań.
Jak rozpoznać bakteryjne zakażenie skóry przez diagnostykę i badania mikrobiologiczne?
Rozpoznawanie bakteryjnego zakażenia skóry wymaga starannej diagnostyki oraz badań mikrobiologicznych. Lekarz zaczyna od oceny wyglądu oraz lokalizacji zmian skórnych, co stanowi pierwszy krok w identyfikacji problemu. Aby potwierdzić obecność patogenów, wykonuje się wymaz z chorego miejsca. Wyniki tego badania umożliwiają określenie konkretnych bakterii odpowiedzialnych za infekcję, co jest kluczowe do opracowania skutecznego planu leczenia.
Dokładna diagnostyka odgrywa istotną rolę, ponieważ pozwala na odróżnienie bakteryjnego zapalenia od innych schorzeń dermatologicznych. To z kolei ma ogromny wpływ na efektywność leczenia. Stosowane są różne metody, w tym:
- hodowla bakterii,
- testy wrażliwości na antybiotyki,
- diagnostyka obrazowa.
Dzięki tym technikom lekarze mogą precyzyjnie dobrać odpowiednią terapię. W przypadku bakteryjnych zakażeń skóry szybka i dokładna diagnoza przyspiesza proces zdrowienia oraz zmniejsza ryzyko powikłań. Z własnego doświadczenia wiem, że im szybciej uda się zidentyfikować patogen, tym lepiej można dostosować leczenie, co sprzyja szybszemu powrotowi do zdrowia.
Jakie są cechy kliniczne poszczególnych bakteryjnych infekcji skóry?
Cechy kliniczne bakteryjnych infekcji skóry różnią się w zależności od rodzaju zakażenia. Oto kilka najczęściej występujących:
- liszajec zakaźny: wywoływany przez bakterie z grupy Staphylococcus lub Streptococcus, objawia się żółtozłocistymi strupami, głównie na twarzy i rękach, szczególnie powszechny wśród dzieci, łatwo się rozprzestrzenia.
- róża: znana również jako erysipelas, charakteryzuje się czerwonymi rumieńcami, obrzękami oraz bólem w dotkniętym obszarze, co często prowadzi do gorączki i dreszczy.
- zapalenie mieszków włosowych: objawia się swędzeniem, zaczerwienieniem, małymi krostkami i ropniami wokół mieszka włosowego.
- ropowica: głęboka infekcja, powodująca silny ból, obrzęk oraz utratę funkcji w zajętej okolicy.
Każda z tych infekcji wymaga szczegółowego podejścia do diagnostyki i leczenia. Osoby podejrzewające bakteryjne zakażenie skóry powinny jak najszybciej zgłosić się do specjalisty. Lekarz zaleci odpowiednie badania oraz terapie. Warto pamiętać, że wczesna interwencja znacząco wpływa na efektywność leczenia.
Jakie są różnice bakteryjnego zapalenia skóry od innych chorób zapalnych skóry i dermatoz przewlekłych?
Bakteryjne zapalenie skóry wyróżnia się spośród innych stanów zapalnych i przewlekłych chorób dermatologicznych, przede wszystkim ze względu na swoje podłoże i przebieg. W przeciwieństwie do atopowego zapalenia, które często ma swoje źródło w problemach z mikrobiomem, bakteryjna forma zazwyczaj przybiera ostry charakter i jest spowodowana konkretnymi rodzajami bakterii.
Inną kluczową różnicą są lokalizacja i objawy. Infekcja bakteryjna może manifestować się poprzez:
- zaczerwienienie,
- obrzęk,
- ból.
Często odpowiedzialne za to są bakterie, takie jak Staphylococcus aureus. Natomiast przewlekłe zmiany skórne prowadzą do długotrwałego stanu zapalnego, a także powodują suchość i swędzenie, ale nie można wskazać konkretnego patogenu.
Leczenie tych schorzeń różni się znacząco. W przypadku bakteryjnego zapalenia skóry często konieczne staje się zastosowanie antybiotyków, aby skutecznie zwalczyć infekcję. Przewlekłe dermatozy mogą z kolei wymagać bardziej złożonego podejścia, obejmującego:
- terapię immunosupresyjną,
- leczenie nawilżające.
Zrozumienie tych różnic jest niezwykle ważne w kontekście diagnozowania i leczenia problemów skórnych. Umożliwia to bowiem zastosowanie bardziej efektywnych terapii, co w rezultacie przekłada się na lepsze efekty. W praktyce, szybkie rozpoznanie objawów bakteryjnego zapalenia skóry ma istotny wpływ na czas oraz skuteczność terapii.
Jakie są zasady i metody leczenia bakteryjnego zapalenia skóry?
Leczenie bakteryjnego zapalenia skóry przede wszystkim opiera się na stosowaniu antybiotyków, które odgrywają kluczową rolę w terapii. W zależności od nasilenia infekcji, lekarze mogą zalecać leki w formie:
- doustnej,
- do stosowania miejscowego.
Na przykład, w przypadku łagodniejszych zakażeń, które mogą ustępować samoistnie, często nie ma potrzeby wprowadzenia intensywnej interwencji medycznej.
Z drugiej strony, w bardziej skomplikowanych sytuacjach, kiedy infekcja jest poważna lub powstają ropnie, może być niezbędny drenaż. Ten zabieg polega na usunięciu ropy z dotkniętego obszaru, co przyspiesza proces gojenia. W takich przypadkach warto także pomyśleć o eliminacji martwej tkanki, co może wesprzeć organizm w regeneracji. Pamiętaj, że skuteczność leczenia może różnić się w zależności od indywidualnych cech pacjenta.
Niezwykle istotna jest również odpowiednia pielęgnacja skóry w trakcie kuracji. Kluczowe staje się stosowanie preparatów przystosowanych do wrażliwego naskórka, które nie podrażniają, a wręcz wspierają naturalną barierę ochronną. Dzięki temu holistycznemu podejściu da się zminimalizować objawy i przyspieszyć regenerację tkanek. W praktyce, staranny wybór kosmetyków może znacząco wpłynąć na komfort pacjenta oraz efektywność całego procesu leczenia.
Jak działają antybiotyki i czym jest antybiogram?
Antybiotyki odgrywają kluczową rolę w walce z bakteryjnym zapaleniem skóry, działając na dwa główne sposoby:
- hamują rozwój bakterii,
- eliminują bakterie.
Dzięki tym właściwościom przyczyniają się do zwalczania infekcji oraz wspierają proces gojenia. Warto jednak pamiętać, że różne grupy antybiotyków są skuteczne przeciwko określonym patogenom, dlatego nie każda substancja farmaceutyczna będzie działać na każdą bakterie.
Antybiogram to istotny element diagnostyki bakteryjnej, polegający na badaniach laboratoryjnych, mających na celu ustalenie, które antybiotyki są najbardziej efektywne wobec wyizolowanego szczepu. Dzięki tym wynikom lekarze mogą lepiej dopasować terapię do konkretnego patogenu, co znacząco zwiększa szansę na skuteczne leczenie.
Ponadto właściwy wybór antybiotyku, oparty na wynikach antybiogramu, minimalizuje ryzyko powstawania oporności bakterii. Posiadając te informacje, lekarz może szybciej i efektywniej reagować na infekcje.
Zarówno antybiotyki, jak i antybiogram mają kluczowe znaczenie w terapii bakteryjnego zapalenia skóry, umożliwiając lekarzom optymalizację leczenia oraz poprawę wyników zdrowotnych pacjentów.
Jakie znaczenie ma oporność bakteryjna, w tym szczepy MRSA i metycylinooporne gronkowce?
Oporność bakterii na leki to jedno z największych wyzwań, przed którymi stoi współczesna medycyna, zwłaszcza w kontekście leczenia zakażeń skórnych. Szczepy MRSA, czyli gronkowca złocistego opornego na metycylinę, stanowią poważny problem w tej dziedzinie. Te bakterie wykazują oporność na wiele standardowych antybiotyków, co znacząco utrudnia proces leczenia. W przypadku zakażeń tymi gronkowcami konieczne staje się sięganie po alternatywne metody terapii, które często są mniej efektywne i mogą wiązać się z wyższym ryzykiem działań niepożądanych.
Ważne jest, aby zrozumieć mechanizmy leżące u podstaw oporności bakterii, by skutecznie zarządzać zakażeniami. Bakterie, w tym MRSA, zastosowują różne strategie w celu rozwinięcia oporności na antybiotyki:
- zmiany w strukturze ich ścianek komórkowych,
- produkcja enzymów neutralizujących antybiotyki.
Takie mechanizmy sprawiają, że tradycyjne metody leczenia stają się nieskuteczne. W efekcie infekcje trwają dłużej, wzrasta ryzyko powikłań, a także rosną koszty leczenia.
Dlatego niezmiernie istotne jest wprowadzenie strategii ograniczających rozprzestrzenianie się tych szczepów. Kluczowe są:
- kontrola zakażeń w placówkach medycznych,
- prawidłowe stosowanie antybiotyków,
- edukacja pacjentów na temat stosowania antybiotyków,
- ściśle przestrzeganie zasad higieny.
Warto również pamiętać, że każdy przypadek jest wyjątkowy – indywidualne podejście do pacjenta oraz jego historii medycznej odgrywa fundamentalną rolę w walce z opornością.
Jakie leki i preparaty stosuje się w leczeniu bakteryjnego zapalenia skóry?
W terapii bakteryjnego zapalenia skóry stosuje się różne leki mające na celu niwelowanie infekcji i wspieranie procesu gojenia. Kluczową grupą są antybiotyki, które można aplikować zarówno doustnie, jak i miejscowo. W cięższych przypadkach lekarze często decydują się na antybiotyki doustne, podczas gdy preparaty aplikowane bezpośrednio na skórę, takie jak maści czy kremy, sprawdzają się w mniej zaawansowanych infekcjach, na przykład przy zapaleniu mieszków włosowych.
Wybór odpowiedniego środka zawsze zależy od rodzaju i stopnia zaawansowania zakażenia. Oprócz antybiotyków, warto zwrócić uwagę na:
- środki odkażające,
- preparaty przeciwbakteryjne,
- kosmetyki apteczne.
Te substancje odgrywają istotną rolę w oczyszczaniu ran oraz zapobieganiu dalszym zakażeniom. W poważniejszych sytuacjach leczenie może wymagać dodatkowych interwencji, takich jak drenaż ropni czy usunięcie obumarłej tkanki.
Pielęgnacja skóry podczas leczenia ma również ogromne znaczenie. Dostosowanie metod pielęgnacyjnych do indywidualnych potrzeb wrażliwej skóry jest kluczowe. Wspierające działanie terapii mogą mieć kosmetyki apteczne, które nie zawierają szkodliwych składników. Ważne jest ponadto unikanie produktów mogących podrażnić skórę, ponieważ to może wydłużyć czas gojenia.
Jakie są metody pielęgnacji skóry podczas i po leczeniu bakteryjnego zapalenia?
Odpowiednia pielęgnacja skóry w trakcie i po leczeniu bakteryjnego zapalenia jest kluczowa. Dba o regenerację oraz odbudowę bariery hydrolipidowej, co jest niezwykle istotne. Podstawowe metody, które warto wprowadzić, to:
- nawilżenie,
- stosowanie naturalnych olejków,
- regeneracja skóry.
Skóra wymaga ciągłego nawilżania, aby uniknąć przesuszenia, które może nasilać objawy. Wybieraj preparaty hipoalergiczne, wolne od drażniących substancji, aby nie pogarszać stanu cery. Osobiście preferuję produkty dostępne w aptece, dedykowane skórze wrażliwej, ponieważ często wykazują lepszą skuteczność.
Naturalne olejki, takie jak:
- kokosowy,
- jojoba,
- migdałowy,
wspomagają proces regeneracji. Działają one zarówno ochronnie, jak i łagodząco, a ich użycie pomaga zachować odpowiedni poziom nawilżenia.
Warto również unikać domowych metod, które mogą dodatkowo podrażniać skórę. Staranna pielęgnacja i regularne nawilżanie przyspieszają regenerację, przywracając skórze zdrowy wygląd.
Jak zapobiegać nawrotom bakteryjnych zakażeń skóry?
Aby skutecznie unikać nawrotów bakteryjnych zakażeń skóry, kluczowe jest zachowanie wysokiej higieny oraz odpowiedniej pielęgnacji.
- Regularne mycie rąk,
- stosowanie środków odkażających,
- dbanie o czystość skóry,
- unikanie urazów, jak zadrapania czy otarcia.
Te elementy stanowią podstawowe strategie w walce z bakteriami. Nie mniej ważne jest wzmacnianie układu odpornościowego. Dieta bogata w witaminy i minerały, w połączeniu z regularną aktywnością fizyczną, znacząco usprawnia odporność organizmu. Dodatkowo, ograniczanie stresu oraz zadbanie o odpowiednią ilość snu pozytywnie wpłynie na mechanizmy obronne. Z własnego doświadczenia mogę stwierdzić, że wprowadzenie regularnych ćwiczeń do codziennej rutyny poprawia samopoczucie i zwiększa odporność.
Osoby, które często borykają się z bakteryjnymi zakażeniami, powinny zwrócić szczególną uwagę na pielęgnację skóry. Poniżej przedstawiam kilka skutecznych metod:
- Stosowanie nawilżających kremów,
- Utrzymywanie zdrowej bariery skórnej,
- Ochrona przed wnikaniem patogenów.
Pamiętaj, że dobrze nawilżona skóra jest mniej podatna na uszkodzenia, co znacznie obniża ryzyko zakażeń.
Aby skutecznie przeciwdziałać nawrotom bakteryjnych zakażeń skóry, konieczne jest połączenie dbałości o higienę, właściwej pielęgnacji oraz wzmacniania układu odpornościowego.
Jakie są możliwe powikłania bakteryjnego zapalenia skóry, w tym posocznica?
Powikłania związane z bakteryjnym zapaleniem skóry mogą być poważne i stanowić zagrożenie dla życia. Najgroźniejszym z nich jest posocznica, która wymaga natychmiastowej interwencji medycznej. Może wystąpić, gdy bakterie z zainfekowanej powierzchni skóry przenikają do krwiobiegu, prowadząc do sepsy, a w efekcie do ogólnoustrojowego stanu zapalnego.
Oprócz posocznicy, istnieją także inne komplikacje, takie jak:
- zliszajcowacenie, które objawia się tworzeniem owrzodzeń oraz przewlekłych ran,
- wtórne nadkażenia, które mogą znacząco utrudnić proces leczenia i przyczynić się do dalszych problemów zdrowotnych.
Wczesne rozpoznanie objawów bakteryjnego zapalenia skóry i odpowiednie leczenie są kluczowe dla zapobiegania poważnym konsekwencjom.
Regularne monitorowanie stanu zdrowia pacjenta jest niezwykle pomocne w szybkim wykrywaniu ewentualnych powikłań. Zwracanie uwagi na wszelkie zmiany w wyglądzie skóry jest istotne. Objawy ogólne, takie jak gorączka czy osłabienie, również mogą sugerować, że pojawiają się poważniejsze komplikacje.
Jak wspierać regenerację skóry i odbudowę bariery hydrolipidowej?
Aby skutecznie wspierać regenerację skóry oraz odbudowę bariery hydrolipidowej, kluczowe jest zastosowanie odpowiednich kosmetyków oraz pielęgnacyjnych rytuałów. Systematyczne stosowanie nawilżających preparatów, takich jak kwas hialuronowy, pozwala na utrzymanie optymalnego poziomu wilgoci. Ponadto, naturalne oleje, takie jak olej z awokado czy jojoby, pozytywnie wpływają na kondycję skóry, wspomagając odbudowę jej ochronnej warstwy.
Warto również unikać składników mogących drażnić skórę, które osłabiają barierę hydrolipidową. Na przykład:
- silne detergenty,
- produkty zawierające alkohol.
Używanie łagodnych środków myjących oraz unikanie gorącej wody podczas mycia może pomóc zredukować ryzyko podrażnień.
Dodatkowo, zdrowe nawyki życiowe mają ogromny wpływ na regenerację skóry. Należy pamiętać o:
- regularnym nawadnianiu organizmu,
- piciu przynajmniej dwóch litrów wody dziennie,
- zbilansowanej diecie.
Również, ochrona przed promieniowaniem UV jest niezbędna w zapobieganiu uszkodzeniom, co jest kluczowe dla zdrowej skóry.
Pielęgnacja skóry po leczeniu bakteryjnego zapalenia wymaga szczególnej uwagi. Dbanie o odpowiedni poziom nawilżenia oraz wybór kosmetyków zawierających aktywne składniki może przyspieszyć proces regeneracji i wzmocnić barierę hydrolipidową. Gdy dobierasz produkty, zwróć uwagę na swoje indywidualne potrzeby, ponieważ to może znacząco wpłynąć na efekty pielęgnacji.
Jak wpływa mikrobiom skóry i mikrobiota na zdrowie skóry i jej odporność?
Mikrobiom skóry oraz mikrobiota odgrywają kluczową rolę w utrzymaniu zdrowia i odporności naszej cery. Odpowiednio zrównoważona flora bakteryjna wspiera naturalne mechanizmy obronne organizmu, co pomaga w ochronie skóry przed infekcjami. Gdy mikrobiota ulega zmianom, może to prowadzić do zaburzeń, które zwiększają ryzyko różnych zakażeń, w tym bakteryjnych zapaleń skóry.
Mikrobiom naszej skóry to złożony ekosystem różnych mikroorganizmów, takich jak bakterie, grzyby czy wirusy, które współżyją z nami. Utrzymanie mikrobioty w zdrowym stanie, bogatej w różnorodne szczepy, jest niezwykle istotne dla zachowania równowagi skórnej, co z kolei przekłada się na naszą odporność. Na przykład, obecność pożytecznych bakterii, takich jak Lactobacillus, wspiera produkcję substancji przeciwdrobnoustrojowych, oferując dodatkową ochronę przed patogenami.
Zaburzenia mikrobiomu mogą być często spowodowane takimi czynnikami jak:
- stosowanie antybiotyków,
- zmiany hormonalne,
- dieta,
- stres.
W rezultacie może to prowadzić do stanów zapalnych oraz chorób skóry. Dlatego szczególna dbałość o mikrobiom, na przykład poprzez odpowiednią pielęgnację czy wprowadzenie probiotyków, może nie tylko wspierać zdrowie skóry, ale także poprawić jej zdolność do obrony przed infekcjami bakteryjnymi. Warto zwracać uwagę na nasze codzienne nawyki i ich wpływ na mikrobiom, aby skutecznie chronić skórę przed potencjalnymi zagrożeniami.





Najnowsze komentarze